Spis treści
Co to jest tętnica szyjna i jaka jest jej rola w organizmie?
Tętnica szyjna odgrywa kluczową rolę w zaopatrywaniu głowy i szyi w krew. Dzieli się na dwa główne odgałęzienia:
- tętnicę szyjną wewnętrzną,
- tętnicę szyjną zewnętrzną.
Obie mają swoje źródło w tętnicy szyjnej wspólnej. Tętnica szyjna wewnętrzna odpowiada za dostarczanie krwi do mózgu, co jest niezbędne dla prawidłowego funkcjonowania układu nerwowego. Natomiast tętnica szyjna zewnętrzna zaopatruje w krew różnorodne obszary głowy, rozgałęziając się na:
- tętnicę tarczową górną,
- tętnicę językową,
- tętnicę twarzową.
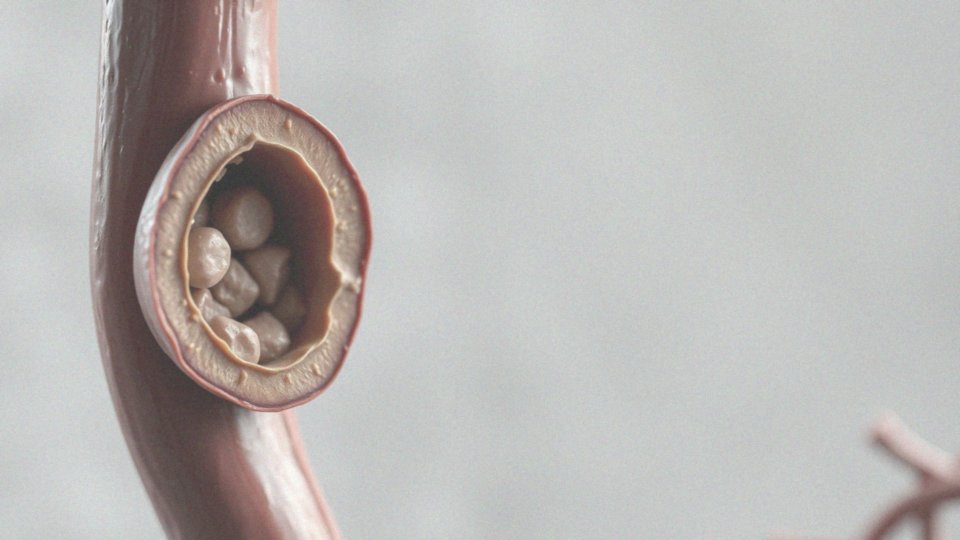
Problemy z krążeniem w obrębie tych tętnic mogą prowadzić do poważnych zagrożeń zdrowotnych, w tym do udarów mózgu. Choć urazy tętnicy szyjnej są rzadkie, mogą stanowić poważne niebezpieczeństwo dla życia. Najgroźniejszym schorzeniem związanym z tymi naczyniami jest miażdżyca, która skutkuje zwężeniem ich światła. To zjawisko ogranicza przepływ krwi i może prowadzić do niedotlenienia mózgu. Każde zakłócenie funkcji tętnicy szyjnej wymaga szczegółowej diagnostyki oraz potencjalnego leczenia, aby uniknąć poważnych konsekwencji zdrowotnych.
Czym jest miażdżyca tętnic szyjnych i jak wpływa na zdrowie?
Miażdżyca tętnic szyjnych to choroba, w której na ścianach tych naczyń krwionośnych odkładają się blaszki miażdżycowe. Te blaszki składają się głównie z:
- cholesterolu,
- tłuszczów,
- komórek zapalnych.
W rezultacie, przepływ krwi do mózgu jest ograniczony, co zwiększa ryzyko wystąpienia poważnych problemów zdrowotnych, takich jak udar niedokrwienny mózgu czy przejściowy atak niedokrwienny, znany jako TIA. Takie schorzenia mogą prowadzić do długoterminowych skutków neurologicznych. Miażdżyca rozwija się powoli przez wiele lat i często nie daje o sobie znać, aż do momentu, gdy zwężenie staje się znaczące.
W miarę postępu choroby, pacjenci mogą odczuwać różne dolegliwości, takie jak:
- bóle głowy,
- zawroty głowy,
- kłopoty z pamięcią.
Statystyki pokazują, że choroby naczyniowe mózgu, w tym te wywołane miażdżycą, są jedną z najczęstszych przyczyn zgonów wśród dorosłych. Dobrze wykonana diagnostyka oraz leczenie miażdżycy tętnic szyjnych, które obejmuje zmiany w stylu życia oraz stosowanie farmakoterapii, mogą znacznie zmniejszyć ryzyko wystąpienia udaru. Dzięki tym działaniom możliwe jest znaczące poprawienie jakości życia pacjentów oraz ich bezpieczeństwa zdrowotnego.
Jakie są przyczyny zwężenia tętnicy szyjnej?

Zwężenie tętnicy szyjnej może mieć różnorodne przyczyny, choć najpowszechniejsza z nich to miażdżyca, odpowiadająca za około 90% przypadków. Zjawisko to polega na odkładaniu się blaszek miażdżycowych, które składają się głównie z cholesterolu, tłuszczów oraz komórek zapalnych. W rezultacie światło tętnicy stopniowo się zwęża, co ogranicza dopływ krwi do mózgu. Takie niedotlenienie może prowadzić do poważnych konsekwencji, w tym udaru mózgu, który może mieć dramatyczny wpływ na zdrowie.
Inne czynniki, które mogą przyczyniać się do zwężenia tętnicy szyjnej, to:
- rozwarstwienie ściany naczynia, które może się pojawić na skutek nadciśnienia tętniczego lub urazu,
- obecność guzów nowotworowych wywierających ucisk na tętnice,
- stan zapalny ścian naczyń, znany jako arteritis,
- przyzwojak – nowotwór neuroendokrynny,
- tętniak, który może wpływać na kształt i strukturę naczynia.
W każdym przypadku niezwykle ważne jest wczesne rozpoznanie problemu oraz natychmiastowe rozpoczęcie leczenia. Takie działania mają na celu uniknięcie poważnych skutków zdrowotnych związanych z niedotlenieniem mózgu.
Jakie objawy mogą wskazywać na zwężenie tętnic szyjnych?
Zwężenie tętnic szyjnych często prowadzi do niedotlenienia mózgu, co objawia się różnymi symptomami. Do najważniejszych należą:
- przejściowe ataki niedokrwienne (TIA),
- udar mózgu,
- niedowład w obrębie mięśni twarzy oraz osłabienie siły w kończynach,
- zaburzenia czucia,
- problemy ze wzrokiem,
- uporczywe zawroty głowy,
- trudności w komunikacji,
- nagłe omdlenia.
Kiedy pojawiają się nagłe objawy neurologiczne, ważne jest, aby jak najszybciej uzyskać pomoc medyczną, ponieważ mogą one stanowić poważne zagrożenie dla zdrowia. Wczesne rozpoznanie tych symptomów jest niezwykle istotne, aby uniknąć niebezpiecznych konsekwencji, takich jak długotrwałe uszkodzenia mózgu związane z udarem. Różne dane pokazują, że szybkie reakcje mogą znacznie obniżyć ryzyko wystąpienia poważnych powikłań.
Jakie są czynniki ryzyka związane z udarem niedokrwiennym mózgu?
Czynniki ryzyka udaru niedokrwiennego mózgu są zbliżone do tych, które przyczyniają się do miażdżycy tętnic szyjnych. Przykładowo, nadciśnienie tętnicze dotyka około 45% dorosłych Polaków i w znaczący sposób podnosi ryzyko wystąpienia udaru. Z kolei hiperlipidemia, czyli nadmiar cholesterolu, przyczynia się do gromadzenia blaszek miażdżycowych w naczyniach. Cukrzyca, która dotyczy niemal 10% społeczeństwa, uszkadza naczynia krwionośne, co zwiększa ryzyko udaru. Problem otyłości, dotykający około 25% dorosłych, również jest ściśle powiązany z chorobami sercowo-naczyniowymi.
Kolejnym istotnym czynnikiem jest palenie tytoniu, które wywołuje stany zapalne w organizmie. Niska aktywność fizyczna sprzyja przybieraniu na wadze oraz rozwojowi problemów z układem krążenia. W miarę starzenia się organizmu, osłabiają się naczynia, co dodatkowo zwiększa ryzyko udarów. Istotne są także uwarunkowania genetyczne oraz choroby serca, takie jak migotanie przedsionków, które znacząco wpływają na to ryzyko.
Regularne monitorowanie czynników, takich jak ciśnienie krwi i poziom cholesterolu, a także podejmowanie aktywności fizycznej, może skutecznie obniżyć prawdopodobieństwo wystąpienia udaru mózgu.
Co to jest niedotlenienie mózgu i jakie niesie konsekwencje?
Niedotlenienie mózgu, często określane jako hipoksja, to sytuacja, w której mózg nie otrzymuje dostatecznej ilości tlenu. Takie niedobory mogą wystąpić z różnych przyczyn, m.in.:
- zwężenie tętnic szyjnych,
- zatory,
- zatrzymanie akcji serca,
- poważne niedociśnienie.
Ograniczenie przepływu krwi prowadzi do uszkodzenia komórek nerwowych, co z kolei może skutkować poważnymi deficytami neurologicznymi, a nawet prowadzić do zgonu. Objawy hipoksji mogą być różnorodne i zazwyczaj ukazują się nagle. Osoby doświadczające tego stanu często zgłaszają:
- osłabienie jednej strony ciała,
- trudności w mówieniu,
- zawroty głowy,
- uczucie dezorientacji.
W najcięższych przypadkach może dojść do śpiączki. Udar mózgu to jedna z najgroźniejszych konsekwencji niedotlenienia, która wymaga natychmiastowego działania medycznego. Długotrwałe efekty mogą obejmować:
- niepełnosprawność,
- problemy z pamięcią,
- problemy z koncentracją.
Z tego powodu, niezbędne jest, aby przy zauważeniu jakichkolwiek objawów hipoksji natychmiast poszukać pomocy medycznej – to istotny krok w minimalizacji potencjalnych uszkodzeń neurologicznych. Ponadto warto zwracać uwagę na czynniki ryzyka, takie jak nadciśnienie tętnicze czy miażdżyca, ponieważ ich kontrola może znacząco obniżyć ryzyko wystąpienia hipoksji oraz jej groźnych skutków.
Jakie są popularne metody diagnostyki tej choroby?
Diagnostyka zwężenia tętnic szyjnych opiera się na kilku kluczowych badaniach układu naczyniowego. Najczęściej wykorzystywaną metodą jest badanie USG Dopplera, które pozwala szybko i bezinwazyjnie ocenić przepływ krwi w tętnicach szyjnych oraz stopień ich zwężenia. Innym istotnym badaniem jest angiografia, która obejmuje techniki takie jak:
- angiografia rezonansu magnetycznego (MRA),
- angiografia tomografii komputerowej (CTA).
Te procedury dostarczają szczegółowych obrazów naczyń krwionośnych, co umożliwia wykrycie ewentualnych nieprawidłowości, jak zwężenia czy zatory. Tomografia komputerowa odgrywa istotną rolę w analizie strukturalnych zmian w żyłach i tętnicach. Natomiast klasyczna arteriografia polega na wprowadzeniu kontrastu do naczyń, co pozwala na uzyskanie wyraźnych i szczegółowych obrazów. Wszystkie te metody są niezwykle istotne w diagnostyce urazów tętnic szyjnych oraz ocenie ryzyka udaru mózgu, dlatego stanowią kluczowe narzędzia w pracy specjalistów z dziedzin kardiologii i neurologii.
Jaką rolę w leczeniu miażdżycy tętnic szyjnych odgrywają leki przeciwpłytkowe?

Leki przeciwpłytkowe, takie jak kwas acetylosalicylowy czy klopidogrel, są kluczowe w terapii miażdżycy tętnic szyjnych. Działają one poprzez hamowanie agregacji płytek krwi, co znacząco obniża ryzyko powstawania zakrzepów, które mogą prowadzić do udarów niedokrwiennych mózgu, będących jednymi z najpoważniejszych powikłań związanych z miażdżycą.
Preparaty tego rodzaju stosuje się zarówno w:
- profilaktyce pierwotnej, gdy ryzyko udaru jest jeszcze niskie,
- profilaktyce wtórnej, po przebyciu udaru.
Ich regularne przyjmowanie skutecznie zmniejsza szanse na wystąpienie kolejnych incydentów naczyniowych. Wyniki badań klinicznych wykazują, że pacjenci korzystający z leków przeciwpłytkowych mają znacznie mniejsze ryzyko komplikacji związanych z miażdżycą, co potwierdza ich wysoką skuteczność.
Mechanizm działania tych substancji polega na blokowaniu receptorów ADP, które znajdują się na powierzchni płytek krwi. To z kolei osłabia ich zdolność do łączenia się i formowania skrzepów. W leczeniu miażdżycy tętnic szyjnych leki przeciwpłytkowe stanowią zatem istotny element, obok modyfikacji stylu życia oraz innych metod farmakologicznych.
Dlaczego endarterektomia tętnicy szyjnej jest uznawana za skuteczną metodę leczenia?
Endarterektomia tętnicy szyjnej to uznawana metoda w leczeniu zwężenia tętnic szyjnych, której głównym celem jest przywrócenie prawidłowego przepływu krwi do mózgu. Procedura ta polega na chirurgicznym usunięciu blaszek miażdżycowych nagromadzonych w ścianach tętnic, co w znacznym stopniu ogranicza ich światło.
U pacjentów z istotnym zwężeniem, zazwyczaj powyżej 70%, zabieg ten znacząco zmniejsza ryzyko wystąpienia udaru mózgu oraz problemów związanych z niedotlenieniem mózgu. Statystyki wskazują, że dzięki endarterektomii ryzyko udaru może zostać obniżone o połowę, zwłaszcza u osób z objawami zwężenia.
Co więcej, zabieg ten często łączy się z zastosowaniem leków przeciwpłytkowych, co podnosi zarówno bezpieczeństwo, jak i skuteczność podejścia terapeutycznego. Rekomendacje kliniczne podkreślają, że endarterektomia to efektywna opcja, zwłaszcza dla pacjentów z wyraźnymi objawami neurologicznymi, takimi jak:
- przejściowe ataki niedokrwienne (TIA),
- wcześniejsze udary mózgu.
Bezpieczeństwo tej techniki chirurgicznej było wielokrotnie oceniane, a jej korzystny profil ryzyka potwierdzony w różnych badaniach. Ostatecznie, decyzja o przeprowadzeniu endarterektomii powinna opierać się na szczegółowej diagnostyce, która uwzględnia stopień zwężenia oraz ogólny stan zdrowia pacjenta. Dzięki temu, endarterektomia tętnicy szyjnej pozostaje jedną z najskuteczniejszych metod w walce z miażdżycą i jej negatywnymi skutkami dla układu krążenia.
Jakie są potencjalne powikłania okołooperacyjne po endarterektomii tętnicy szyjnej?
Endarterektomia tętnicy szyjnej, choć często konieczna, niesie ze sobą ryzyko poważnych powikłań, które potrafią być naprawdę różnorodne. Na czoło listy zagrożeń wysuwa się:
- udar mózgu, spowodowany zaburzeniami krążenia i niedotlenieniem,
- zawał serca, zwłaszcza u osób z wcześniejszymi schorzeniami kardiologicznymi,
- krwotoki lub krwiaki w miejscu operacji, które są rezultatami interwencji,
- możliwości infekcji, które mogą dotyczyć zarówno powierzchni ciała, jak i głębszych, wewnętrznych struktur,
- uszkodzenia nerwów czaszkowych, które mogą prowadzić do problemów z czuciem lub nawet paraliżem,
- zaburzenia rytmu serca wywołane reakcjami organizmu na stres związany z zabiegiem,
- fenomen restenozy, czyli niedrożności w miejscu przeprowadzonej operacji, która czasem zmusza do podjęcia dodatkowych działań terapeutycznych.
Ryzyko pojawienia się tych komplikacji uzależnione jest od wielu czynników, takich jak ogólny stan zdrowia pacjenta, stopień zaawansowania miażdżycy oraz doświadczenie chirurga. Dlatego tak ważne jest, aby przed operacją przeprowadzić staranną ocenę ryzyka i odpowiednio przygotować pacjenta, co może znacznie zmniejszyć szansę na ewentualne problemy.
Co należy wiedzieć o rehabilitacji po operacji tętnicy szyjnej?
Rehabilitacja po operacji tętnicy szyjnej ma kluczowe znaczenie dla przywrócenia pacjentowi pełnej sprawności neurologicznej i fizycznej. W trakcie tego procesu stosuje się różnorodne metody terapeutyczne, w tym:
- ćwiczenia fizyczne, które są niezmiernie istotne dla odbudowy siły oraz poprawy koordynacji ruchowej,
- ćwiczenia oddechowe oraz zwiększanie zakresu ruchów szyi, co jest niezwykle korzystne dla pacjentów,
- terapię zajęciową, pomagającą w odzyskiwaniu takich codziennych umiejętności jak ubieranie się czy gotowanie,
- dostosowanie środowiska życiowego, istotne w zapobieganiu wszelkim urazom,
- terapię mowy, która stanowi wsparcie dla osób borykających się z trudnościami w komunikacji po udarze mózgu.
Nie można zapominać o znaczeniu psychologicznym; wsparcie w tym zakresie jest kluczowe dla pacjentów z emocjonalnymi i psychicznymi wyzwaniami po operacji. Monitorowanie postępów rehabilitacyjnych to niezwykle ważny element, który pozwala na bieżąco dostosowywać program do indywidualnych potrzeb pacjenta. Taki spersonalizowany program rehabilitacji znacząco zwiększa szanse na powrót do pełnej sprawności. Warto także uwzględnić elementy związane z postępowaniem okołooperacyjnym, które mają na celu nie tylko rehabilitację, ale także prewencję komplikacji, takich jak udary czy inne objawy neurologiczne. Działania te mają na celu odpowiednie przygotowanie pacjentów do powrotu do ich codziennego życia, co jest niezwykle ważne dla ich jakości życia po zabiegu.
Jakie są różnice między zatorowością a zwężeniem tętnic szyjnych?
Zrozumienie różnic między zatorowością a zwężeniem tętnic szyjnych ma kluczowe znaczenie dla zdrowia naszego mózgu. Zwężenie tętnic szyjnych to zjawisko, w którym światło tętnicy stopniowo maleje wskutek odkładania się miażdżycowych złogów. Efektem tego procesu jest utrudnienie przepływu krwi do mózgu. Może to trwać latami, a często nie występują wyraźne objawy, aż do momentu, gdy zwężenie staje się na tyle poważne, że prowadzi do niedotlenienia mózgu oraz udaru.
Z kolei zatorowość tętnic szyjnych jest nagłą sytuacją, w której dochodzi do całkowitego zablokowania światła tętnicy przez materiał zatorowy; może to być fragment blaszki miażdżycowej lub skrzep krwi. Taka blokada powoduje ostre niedokrwienie mózgu, co zazwyczaj prowadzi do udaru tuż po zaistnieniu incydentu. W przypadku zatorowości należy działać natychmiast, aby zapewnić odpowiednią pomoc medyczną. Natomiast zwężenie tętnic szyjnych można monitorować oraz leczyć w sposób bardziej przewlekły.
Diagnoza zwężenia często następuje podczas rutynowych badań obrazowych, gdzie lekarze mogą zidentyfikować problem. W sytuacji zatorowości konieczne są pilne badania, takie jak tomografia komputerowa, aby szybko ocenić ewentualne uszkodzenia mózgu. Wiedza na temat tych różnic jest kluczowa, ponieważ umożliwia szybsze działanie w przypadku zatorowości, co może uratować życie pacjenta.
Jakie są skutki uszkodzenia tętnicy szyjnej?
Uszkodzenie tętnicy szyjnej, na przykład jej przecięcie, może prowadzić do poważnych problemów zdrowotnych. W pierwszej kolejności wiąże się ono z nagłą utratą krwi, co z kolei może skutkować obfitym krwotokiem tętniczym. W przypadku uszkodzenia tej ważnej struktury naczyniowej istnieje ryzyko rychłej utraty krwi oraz ostrego niedokrwienia mózgu. Najcięższymi konsekwencjami mogą być:
- udar mózgu,
- długotrwałe uszkodzenia neurologiczne,
- w najgorszym przypadku, śmierć.
Właśnie z tego powodu, jeśli dojdzie do urazu tętnicy, niezbędne jest natychmiastowe działanie ratunkowe. Opóźnienie w udzielaniu pomocy medycznej grozi poważnymi, nieodwracalnymi skutkami. Objawy takie jak:
- osłabienie,
- zawroty głowy,
- trudności w mówieniu
powinny być zawsze traktowane jako nagły przypadek. Skutki uszkodzenia tętnicy szyjnej wymagają starannej diagnostyki oraz stosownego leczenia, aby zminimalizować ryzyko powikłań zdrowotnych. Działanie w krótkim czasie znacznie zwiększa szanse na pełne wyzdrowienie.